Ładowanie koszyka...
Niedobór żelaza – objawy, badanie ferrytyny i jak skutecznie uzupełnić poziom?
Niedobór żelaza – najważniejsze w 30 sekund 🔬
Niedobór żelaza to najczęstszy niedobór mikroelementów na świecie – dotyka nawet 10–20% kobiet w Europie. Objawy (zmęczenie, wypadanie włosów, brain fog) mogą występować przy niskiej ferrytynie nawet bez anemii. Ferrytyna to najważniejszy marker – optymalna wartość to powyżej 50 µg/L, a nie „dolna norma” 10–15 µg/L z laboratorium.
| Co warto wiedzieć | Odpowiedź |
|---|---|
| Zapotrzebowanie (kobiety do 50 lat) | 18 mg/d (NIH), 11–16 mg/d (EFSA) |
| Zapotrzebowanie (kobiety 51+, mężczyźni) | 8 mg/d (NIH) |
| Najważniejsze badanie | Ferrytyna w surowicy (+ CRP przy stanach zapalnych) |
| Ferrytyna – norma optymalna | >50 µg/L (nie 10–15 µg/L z laboratorium) |
| Najlepsza forma suplementu | Bisglicynian żelaza (chelat) – wysoka biodostępność, mało skutków ubocznych |
| Najlepsze źródło w diecie | Wątróbka (6–23 mg/100g), wołowina, kaszanka |

Żelazo – rola w organizmie i dlaczego jest tak ważne? 💡
Żelazo to składnik hemoglobiny (transport tlenu), mioglobiny (magazyn tlenu w mięśniach) i setek enzymów – od produkcji energii po syntezę hormonów tarczycy. Bez żelaza każda komórka w organizmie dostaje mniej tlenu.
Żelazo uczestniczy w syntezie neuroprzekaźników (dopaminy, serotoniny), produkcji kolagenu, funkcji odpornościowej i konwersji hormonów tarczycy. Peroksydaza tarczycowa (TPO) – enzym niezbędny do syntezy T4 i T3 – wymaga żelaza do działania. Dlatego niedobór żelaza i niedoczynność tarczycy tak często idą w parze.
👉 Przeczytaj też: Niedoczynność tarczycy – objawy i leczenie
Żelazo hemowe i niehemowe – dlaczego to ważne?
Żelazo hemowe (z mięsa, ryb, podrobów) wchłania się w 15–35% – organizm „rozpoznaje” je łatwo. Żelazo niehemowe (z roślin, jaj, produktów wzbogacanych) wchłania się w zaledwie 2–20%, zależnie od tego, co jesz razem z nim. Dlatego NIH podaje, że wegetarianie i weganie mają 1,8× większe zapotrzebowanie na żelazo niż osoby jedzące mięso.

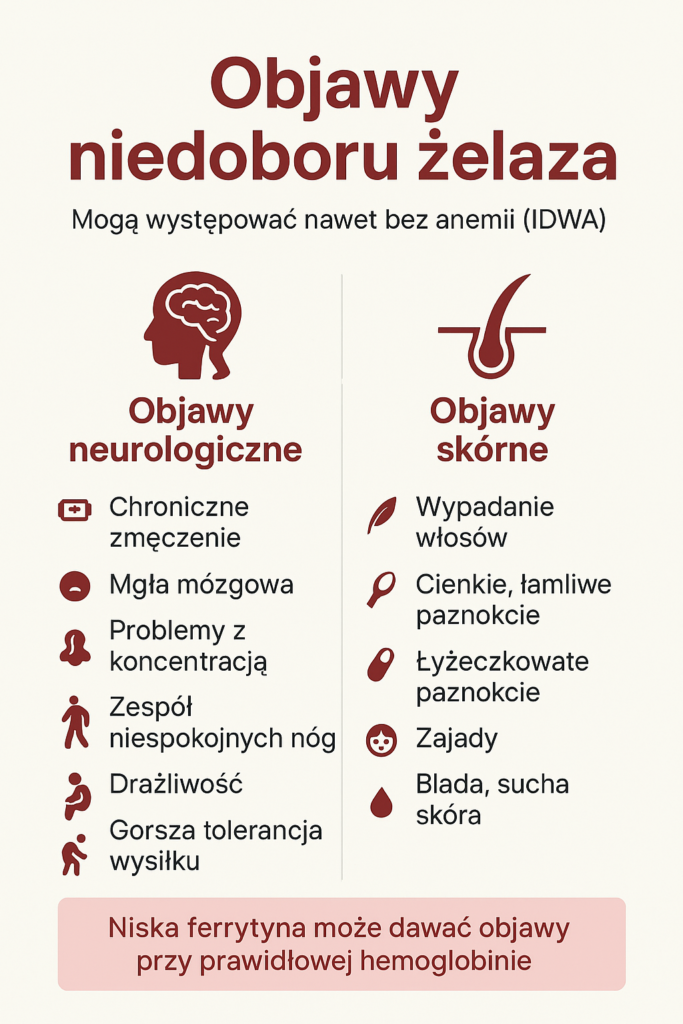
Jakie są objawy niedoboru żelaza? 🔍
Objawy mogą występować przy niskiej ferrytynie nawet bez anemii – to tzw. niedobór żelaza bez anemii (IDWA), który jest co najmniej 2× częstszy niż pełna anemia z niedoboru żelaza.
Objawy neurologiczne – zmęczenie, brain fog, niespokojne nogi
Żelazo jest potrzebne do syntezy dopaminy i serotoniny – przy niedoborze pojawiają się:
- 😴 Chroniczne zmęczenie – nie ustępuje po wypoczynku, „brak energii od rana”
- 🧠 Problemy z koncentracją i pamięcią – „mgła mózgowa”, trudność w skupieniu się
- 🦵 Zespół niespokojnych nóg (RLS) – nieprzyjemne czucie w nogach wieczorem, przymus ruszania nimi. Badania pokazują poprawę RLS po uzupełnieniu żelaza przy ferrytynie poniżej 20–35 µg/L
- 😤 Drażliwość i wahania nastroju
- 🏃 Gorsza tolerancja wysiłku – zadyszka przy wchodzeniu po schodach, spadek VO₂max
Co ważne: te objawy mogą występować przy prawidłowej hemoglobinie – wystarczy niska ferrytyna. W jednym dużym badaniu (1784 osoby, 18–50 lat) niedobór żelaza bez anemii stwierdzono u 57,5% kobiet.
👉 Przeczytaj też: Zmęczenie i mgła mózgowa – co może być przyczyną?
Objawy skórne – włosy, paznokcie, zajady
Żelazo jest potrzebne do wzrostu i regeneracji komórek – przy niedoborze cierpią tkanki o szybkim obrocie:
- 💇 Wypadanie włosów (telogen effluvium) – duże badanie 2851 kobiet potwierdziło: niska ferrytyna jest istotnie częstsza u kobiet z rozlanym wypadaniem. Problemy z włosami często zaczynają się przy ferrytynie poniżej 30–40 µg/L
- 💅 Łyżeczkowate paznokcie (koilonychia) – paznokcie wklęsłe, cienkie, łamliwe
- 👄 Zajady w kącikach ust (cheilitis angularis) – bolesne pęknięcia
- 🧴 Sucha, blada skóra
Niska ferrytyna a samopoczucie – kiedy wynik „w normie” to za mało?
To jeden z najważniejszych punktów tego artykułu. Wiele laboratoriów podaje dolną normę ferrytyny jako 10–15 µg/L. Ale badania kliniczne pokazują, że:
- Zmęczenie i problemy z koncentracją pojawiają się już przy ferrytynie 20–35 µg/L
- Problemy z włosami – często przy ferrytynie poniżej 30–40 µg/L
- Suplementacja żelaza poprawiała zmęczenie i wydolność tylko u kobiet z ferrytyną poniżej 50 µg/L
Dlatego wielu hematologów i endokrynologów za optymalną ferrytynę uważa powyżej 50 µg/L, a za próg niedoboru – poniżej 30 µg/L (nie 10–15 µg/L z laboratorium).
W mojej praktyce widzę to regularnie: kobieta 45+ przychodzi z ferrytyną 18, lekarz mówi „norma”, ale ona ledwo wstaje rano, włosy wypadają garściami, a koncentracja jest zerowa. Uzupełnienie żelaza do ferrytyny 50–70 zmienia jej życie.
Ferrytyna – co to jest i jakie są prawidłowe normy? 🧪
Ferrytyna to białko magazynujące żelazo w komórkach – jej poziom we krwi odzwierciedla zapasy żelaza w organizmie. To najlepszy pojedynczy marker niedoboru żelaza, lepszy niż samo „żelazo w surowicy”.
Żelazo w surowicy zmienia się w ciągu dnia (rano wyższe, wieczorem niższe), po posiłku, przy stresie. TIBC (zdolność wiązania żelaza) i saturacja transferyny (TSAT) to dodatkowe parametry – TSAT poniżej 20% sugeruje niedobór. Ale to ferrytyna jest „złotym standardem”.
Ferrytyna – norma laboratoryjna vs norma optymalna
| Parametr | Norma laboratoryjna | Norma optymalna (wg wytycznych) |
|---|---|---|
| Ferrytyna (kobiety) | 10–200 µg/L | >50 µg/L (optymalnie 50–100) |
| Ferrytyna (mężczyźni) | 20–300 µg/L | >50 µg/L |
| Próg niedoboru (WHO klasyczny) | <15 µg/L | <30 µg/L (nowsze wytyczne) |
| TSAT (saturacja transferyny) | 20–50% | >20% (poniżej = niedobór) |
Konsensus z 2024 roku potwierdza: ferrytyna ≤30 µg/L + TSAT poniżej 20% to kryterium niedoboru żelaza o czułości 92% i swoistości 98%.
⚠️ Uwaga na fałszywie zawyżoną ferrytynę: Ferrytyna jest białkiem ostrej fazy – rośnie przy stanach zapalnych, chorobach wątroby, otyłości i infekcjach. Przy podejrzeniu niedoboru + stanie zapalnym poproś lekarza o CRP razem z ferrytyną. Jeśli CRP jest podwyższone, próg diagnostyczny przesuwa się do ferrytyny poniżej 100 µg/L. W praktyce: możesz mieć ferrytynę 80–100 i nadal niedobór – wtedy decyduje TSAT poniżej 20%.
Kiedy warto zbadać ferrytynę?
Zastanów się nad badaniem, jeśli rozpoznajesz u siebie 2–3 z tych sytuacji:
- 😴 Chroniczne zmęczenie, które nie ustępuje po wypoczynku
- 💇 Wypadanie włosów lub łamliwe paznokcie
- 🧠 Problemy z koncentracją, „mgła mózgowa”
- 🦵 Niespokojne nogi wieczorem
- 🩸 Obfite miesiączki lub niedawna ciąża
- 🥗 Dieta wegetariańska lub wegańska
- 🦋 Niedoczynność tarczycy (leki „nie działają jak powinny”)
- 💊 Przewlekłe stosowanie IPP (omeprazol, pantoprazol)
Koszt badania ferrytyny w prywatnym laboratorium to ok. 25–45 zł, wynik tego samego dnia. Na NFZ lekarz zleca je przy podejrzeniu anemii lub niedoboru.
Jak podnieść ferrytynę?
Trzy filary: dieta bogata w żelazo hemowe (mięso, podroby) + suplementacja odpowiednią formą + eliminacja blokerów wchłaniania (kawa przy posiłkach, nadmiar wapnia). Kontrola ferrytyny po 8–12 tygodniach. Pełne uzupełnienie zapasów trwa zwykle 3–6 miesięcy.
Produkty bogate w żelazo – co jeść przy niedoborze? 🥩
Najlepsze źródła to wątróbka i kaszanka (żelazo hemowe, 15–35% wchłaniania), ale nawet weganie mogą uzupełnić żelazo dietą – kluczem jest łączenie roślinnych źródeł z witaminą C.
Tabela – produkty bogate w żelazo (hemowe i niehemowe)
Żelazo hemowe (z produktów zwierzęcych):
| Produkt | Żelazo (mg/100g) | Wchłanianie |
|---|---|---|
| 🫀 Kaszanka | ~20 | ✅ ~25% |
| 🫀 Wątróbka wieprzowa | 17–23 | ✅ ~25% |
| 🫀 Wątróbka drobiowa | 9–11 | ✅ ~25% |
| 🥩 Wołowina | 2,5–3,5 | ✅ ~20% |
| 🐟 Sardynki | 2,5–3 | ✅ ~15% |
Żelazo niehemowe (z produktów roślinnych):
| Produkt | Żelazo (mg/100g) | Wchłanianie |
|---|---|---|
| 🎃 Pestki dyni | 8–12 | 🟡 ~5% |
| 🍫 Ciemna czekolada >70% | 8–12 | 🟡 ~5% |
| 🫘 Tofu | 5–6 | 🟡 ~5% |
| 🥬 Szpinak (gotowany) | 3,6 | ❌ ~2% (oksalany!) |
| 🫘 Soczewica (gotowana) | 3,3 | 🟡 ~5% |
| 🫘 Ciecierzyca (gotowana) | 2,9 | 🟡 ~5% |
| 🌾 Kasza jaglana | 2,8 | 🟡 ~5% |
⚠️ Szpinak – mit o żelazie: Mimo 3,6 mg/100g, oksalany (kwas szczawiowy) blokują wchłanianie – realnie przyswoisz zaledwie kilka procent. Szpinak jest świetny z innych powodów (magnez, folian), ale nie jest dobrym źródłem żelaza.
Co wypłukuje żelazo z organizmu?
Precyzyjnie: kawa i herbata nie „wypłukują” żelaza – hamują jego wchłanianie z posiłku. Jeśli pijesz kawę 1–2 godziny od posiłku bogatego w żelazo, efekt jest minimalny.
| Inhibitor | Jak silnie hamuje? | Rozwiązanie |
|---|---|---|
| ☕ Herbata (taniny) | ↓ 60–70% | Pij 1–2h od posiłku z żelazem |
| ☕ Kawa | ↓ ~40% | Pij 1–2h od posiłku z żelazem |
| 🥛 Nabiał / wapń (300–600 mg) | ↓ 30–50% | Nie łącz w jednym posiłku |
| 🌾 Fityniany (pełne ziarna) | ↓ >50% | Moczenie, kiełkowanie, zakwas |
| 💊 IPP / antacidy | ↓ istotnie | Żelazo 2h przed/po leku |
Co zwiększa wchłanianie? Witamina C (50–200 mg) przy posiłku lub suplementie zwiększa absorpcję niehemowego żelaza 2–3-krotnie. Kwas cytrynowy (z cytryny) i mięso w posiłku też pomagają.
👉 Przeczytaj też: Witamina C zwiększa wchłanianie żelaza – jak i ile?
Jak suplementować żelazo – formy, dawkowanie i kiedy brać? 💊
Bisglicynian żelaza (chelat) to forma o najlepszym stosunku wchłanianie/tolerancja – dawki 25–30 mg Fe elementarnego są porównywalnie skuteczne jak 50–60 mg siarczanu, ale z mniejszą liczbą skutków ubocznych. Zawsze zacznij suplementację dopiero po zbadaniu ferrytyny i TSAT – nadmiar żelaza jest toksyczny dla wątroby.
Jakie żelazo najlepiej się wchłania – porównanie form?
| Forma żelaza | Biodostępność | Tolerancja | Uwagi |
|---|---|---|---|
| Bisglicynian (chelat) | ✅ Wysoka | ✅ Bardzo dobra | Najlepszy stosunek skuteczność/tolerancja |
| Żelazo liposomalne | ✅ Wysoka | ✅ Bardzo dobra | Obiecujące, mniej badań head-to-head |
| Żelazo hemowe | ✅ Wysoka | ✅ Dobra | Z hemoglobiny, droższe |
| Fumaran żelaza | 🟡 Średnia-wysoka | 🟡 Średnia | Często w lekach Rx |
| Glukonian żelaza | 🟡 Średnia | ✅ Dobra | Popularny w płynach (Floradix) |
| Siarczan żelaza (II) | 🟡 Średnia | ❌ Słaba | Najtańszy, ale >30% osób ma skutki uboczne |
| Żelazo karbonylowe | 🟡 Średnia | ✅ Dobra | Mniejsze ryzyko przedawkowania |
Kiedy brać żelazo – rano czy wieczorem?
Na czczo – najlepsza absorpcja. Rano, 30–60 minut przed posiłkiem, popijając wodą z odrobiną witaminy C (100–200 mg). Jeśli powoduje nudności – można z lekkim posiłkiem (bez nabiału i kawy).
Wieczór przed snem może być opcją przy nietolerancji porannej – nie ma twardych badań na „najlepszą porę dnia”, ale rano na czczo daje najwyższe wchłanianie.
Schemat „co drugi dzień”: Badania izotopowe (Moretti 2015 i nowsze) pokazały, że przy dawkowaniu co 48 godzin frakcja wchłaniania jest 35–50% wyższa niż przy codziennym – bo hepcydyna (regulator żelaza) po dużej dawce blokuje absorpcję na ok. 24h. Badanie RCT z 2023 roku (150 kobiet) potwierdziło: alternate-day miało mniej skutków ubocznych, choć ferrytyna rosła nieco wolniej. W praktyce: 60–100 mg Fe co drugi dzień może być lepiej tolerowane niż 30–50 mg codziennie.
Żelazo skutki uboczne – jak ich uniknąć?
Ponad 30% osób na klasycznym siarczanie żelaza doświadcza: zaparć, nudności, bólów brzucha, ciemnego stolca. Jak zmniejszyć problemy?
- 🔄 Zmień formę – bisglicynian lub liposomalne dają znacznie mniej problemów żołądkowych
- 📅 Co drugi dzień – zamiast codziennie, daj organizmowi 48h na „reset” hepcydyny
- ⬇️ Niższa dawka – 25–30 mg bisglicynatu często = tak samo skuteczne jak 50–60 mg siarczanu
- 🍽️ Z posiłkiem – jeśli na czczo nie tolerujesz (kosztem nieco niższego wchłaniania)
- 🍋 Z witaminą C – poprawia absorpcję i może zmniejszyć dolegliwości
Ciemny stolec przy suplementacji żelaza jest normalny i nieszkodliwy – to niereabsorbowane żelazo. Ale jeśli stolec jest czarny i smolisty (a nie tylko ciemny), skonsultuj się z lekarzem.
Niedokrwistość z niedoboru żelaza – co to jest i jak ją leczyć? 🩸
Niedokrwistość (anemia) z niedoboru żelaza to ostatnie, trzecie stadium – kiedy zapasy żelaza są tak wyczerpane, że organizm nie ma z czego produkować hemoglobiny.
WHO definiuje trzy stadia niedoboru żelaza:
| Stadium | Co się dzieje? | Badania |
|---|---|---|
| 1️⃣ Wyczerpanie zapasów | Ferrytyna spada, Hb jeszcze OK | Niska ferrytyna, Hb w normie |
| 2️⃣ Niedobór bez anemii (IDWA) | Niska ferrytyna + niska TSAT, objawy obecne | Ferrytyna <30, TSAT <20%, Hb dolna norma |
| 3️⃣ Niedokrwistość (IDA) | Za mało żelaza na hemoglobinę | Hb ↓, MCV ↓, MCH ↓, ferrytyna ↓ |
Niedobór bez anemii (stadium 2) jest co najmniej 2× częstszy niż pełna anemia – i też wymaga leczenia, jeśli daje objawy.
Kto jest najbardziej narażony? Kobiety z obfitymi miesiączkami (do 1/3 ma niedobór), kobiety w ciąży, wegetarianie/weganie, sportowcy wytrzymałościowi, osoby z celiakią lub chorobami jelit (IBD), dawcy krwi, osoby 65+ z gorszym wchłanianiem i osoby przewlekle stosujące leki na zgagę (IPP).
Po menopauzie zapotrzebowanie na żelazo spada o połowę (z 18 do 8 mg/d wg NIH). Ale uwaga – kobiety 50+ nadal mogą mieć niedobór z powodu diety, krwawień z przewodu pokarmowego, aspiryny/NSAID czy problemów z wchłanianiem.
👉 Przeczytaj też: Niedobór witaminy B12 – objawy i leczenie – B12 też powoduje anemię, ale innego typu (megaloblastyczna, MCV ↑). Oba niedobory mogą współistnieć – wtedy MCV jest pozornie „normalny”, a pomaga jednoczesne badanie ferrytyny, B12 i folianu.
Najczęściej zadawane pytania o żelazo i niedobór (FAQ) ❓
1. Jakie są objawy niedoboru żelaza?
Najczęstsze objawy to chroniczne zmęczenie nieustępujące po wypoczynku, bladość skóry, duszność wysiłkowa, przyspieszone bicie serca, wypadanie włosów, łamliwe paznokcie, zajady w kącikach ust, zaburzenia koncentracji i pamięci oraz zespół niespokojnych nóg wieczorem. Objawy mogą występować przy niskiej ferrytynie nawet bez pełnej anemii.
2. Ferrytyna – co to jest i co oznacza wynik badania?
Ferrytyna to białko magazynujące żelazo w komórkach – najlepszy marker zapasów żelaza w organizmie. Norma laboratoryjna wynosi zwykle 10–200 µg/L, ale wielu specjalistów za optymalny poziom uważa powyżej 50 µg/L. Niski wynik oznacza wyczerpane zapasy żelaza – nawet przy „normalnym” żelazie w surowicy i prawidłowej hemoglobinie.
3. Jakie produkty są bogate w żelazo?
Najlepsze źródła żelaza hemowego to wątróbka wieprzowa (17–23 mg/100g), kaszanka (ok. 20 mg/100g), wołowina i sardynki. Źródła niehemowe: pestki dyni, soczewica, ciecierzyca, tofu, szpinak (choć z oksalanami przyswaja się bardzo słabo). Witamina C zwiększa wchłanianie żelaza z roślin nawet 2–3-krotnie.
4. Co wypłukuje żelazo z organizmu?
Kawa i herbata nie wypłukują żelaza – hamują jego wchłanianie z posiłku (herbata o 60–70%, kawa o ok. 40%). Podobnie działają nabiał (wapń), fityniany z pełnych ziaren i leki na zgagę (IPP, antacidy). Zalecany odstęp to 1–2 godziny od posiłku bogatego w żelazo lub suplementu.
5. Niska ferrytyna a samopoczucie – kiedy się martwić?
Objawy zmęczenia, wypadania włosów i problemów z koncentracją mogą występować przy ferrytynie 15–30 µg/L, technicznie „w normie” laboratoryjnej. Aktualne wytyczne hematologiczne uznają ferrytynę poniżej 30 µg/L za próg niedoboru, a poniżej 50 µg/L za wartość suboptymalną wymagającą uwagi przy obecnych objawach.
6. Jakie żelazo najlepiej się wchłania?
Bisglicynian żelaza (chelat) ma wysoką biodostępność i najlepszą tolerancję żołądkową – dawki 25–30 mg są porównywalnie skuteczne jak 50–60 mg siarczanu, ale z mniejszą liczbą skutków ubocznych. Żelazo liposomalne to obiecująca alternatywa. Siarczan żelaza jest najtańszy, ale często powoduje zaparcia i nudności.
7. Kiedy brać żelazo – rano czy wieczorem?
Najlepiej rano, na pusty żołądek, 30–60 minut przed posiłkiem, popijając wodą z witaminą C (100–200 mg). Jeśli powoduje dolegliwości żołądkowe – można z lekkim posiłkiem bez nabiału. Schemat „co drugi dzień” poprawia absorpcję o 35–50% i zmniejsza skutki uboczne wg badań.
8. Jak podnieść ferrytynę?
Trzy filary: dieta bogata w żelazo hemowe (mięso, podroby), suplementacja bisglicynatem lub preparatem liposomalnym oraz eliminacja blokerów wchłaniania (kawa i herbata przy posiłkach, nadmiar wapnia). Dodaj witaminę C do posiłków z żelazem. Kontrola ferrytyny po 8–12 tygodniach suplementacji, pełne uzupełnienie zapasów trwa zwykle 3–6 miesięcy.
9. Czy żelazo w tabletkach jest szkodliwe?
Przy zalecanych dawkach i kontroli ferrytyny – nie. Problemem są skutki uboczne (zaparcia, nudności, ciemny stolec), nie szkodliwość samego żelaza. Ryzyko pojawia się przy nadmiernej suplementacji bez badań – nadmiar żelaza jest toksyczny dla wątroby. Dlatego zawsze sprawdź ferrytynę przed rozpoczęciem i w trakcie suplementacji.
10. Co to jest niedokrwistość z niedoboru żelaza?
Anemia (niedokrwistość) z niedoboru żelaza to stan, w którym organizm nie ma dość żelaza do produkcji hemoglobiny – białka przenoszącego tlen we krwi. Objawy: bladość, zmęczenie, duszność, przyspieszone bicie serca. Diagnoza wymaga niskiej hemoglobiny, niskiej ferrytyny i niskiego MCV. Leczenie obejmuje suplementację, dietę i ustalenie przyczyny.
Zobacz nasze produkty 🛒
- Floradix – żelazo w płynie z witaminami 500ml – glukonian żelaza + witaminy z grupy B, dobrze tolerowany płyn
- Żelazo liposomalne Dr Jacobs w proszku 50g – innowacyjna forma liposomalna, łagodna dla żołądka
- Be Organic Żelazo Bio 10mg 50 tabl. Aliness – żelazo organiczne w wygodnych tabletkach
- Iron Complex 100 tabl. NOW Foods – kompleks żelaza z witaminami wspomagającymi wchłanianie
Przeczytaj też 📚
- Niedobór witaminy B12 – objawy i leczenie
- Niedoczynność tarczycy – objawy i leczenie
- Zmęczenie i mgła mózgowa – co może być przyczyną?
- Witamina C – dawkowanie, formy, kiedy brać [2026]
Źródła naukowe 🔗
[1] Iron deficiency without anaemia: a diagnosis that matters. Br J Gen Pract. 2021. https://pmc.ncbi.nlm.nih.gov/articles/PMC8002799/
[2] Non-anaemic iron deficiency. Australian Prescriber. 2021. https://pmc.ncbi.nlm.nih.gov/articles/PMC8671013/
[3] Ferritin thresholds and iron deficiency in women with telogen effluvium. 2025. https://pmc.ncbi.nlm.nih.gov/articles/PMC11826290/
[4] Normal ferritin ranges in women – editorial 2024. https://pmc.ncbi.nlm.nih.gov/articles/PMC11992577/
[5] Absolute versus functional iron deficiency – review 2024. https://pmc.ncbi.nlm.nih.gov/articles/PMC11825113/
[6] WHO physiologically based ferritin thresholds. Lancet Global Health. 2025. https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(25)00009-9/fulltext
[7] NIH Office of Dietary Supplements – Iron Fact Sheet for Health Professionals. https://ods.od.nih.gov/factsheets/Iron-HealthProfessional/
[8] Iron deficiency without anemia – indications for treatment. Castelo-Branco 2020. https://gremjournal.com/journal/04-2020/iron-deficiency-without-anemia-indications-for-treatment/
[9] Alternate-day vs daily iron supplementation – RCT 2023. eClinicalMedicine (Lancet). https://www.thelancet.com/journals/eclinm/article/PIIS2589-5370(23)00463-7/fulltext
[10] Alternate-day dosing and hepcidin – review 2023. https://pmc.ncbi.nlm.nih.gov/articles/PMC10659995/
[11] Heavy menstrual bleeding and iron deficiency – review 2020. https://link.springer.com/article/10.1007/s12325-020-01564-y
O autorze
Wiktor Smolarek — naturopata i trener personalny z 8-letnim doświadczeniem. Specjalizuje się w pracy z osobami 40+ z problemami ze zmęczeniem, tarczycą i kondycją włosów/skóry. Prowadzi sklep Zdrowe Życie Ganesha w Poddębicach (Plac Kościuszki 6A) i współtworzy ofertę Zdrowotka.pl.
📧 Kontakt: biurozdrowotka@gmail.com
💬 Pytania? Zostaw komentarz
📖 Więcej: Zdrowotka.pl/blog
⚠️ Informacja prawna
WAŻNE: Treści w tym artykule mają charakter wyłącznie informacyjno-edukacyjny.
1. To nie jest porada lekarska: Informacje nie stanowią diagnozy, porady medycznej ani planu leczenia.
2. Zawsze zbadaj ferrytynę przed suplementacją: Nadmiar żelaza jest toksyczny dla wątroby. Nie suplementuj żelaza „na wszelki wypadek” – zawsze na podstawie badania.
3. Konieczność konsultacji: Przy anemii, ciąży, chorobach jelit, niedoczynności tarczycy lub przewlekłym stosowaniu leków skonsultuj suplementację z lekarzem.
4. Nie zastępuje leczenia: Suplementacja żelaza to uzupełnienie, nie zastąpienie diagnostyki przyczyny niedoboru.
5. Wyłączenie odpowiedzialności: Autor i wydawca nie ponoszą odpowiedzialności za skutki stosowania informacji zawartych w artykule bez konsultacji z wykwalifikowanym specjalistą medycznym.





![Grzyby lecznicze – Lion's Mane, Reishi, Cordyceps: na co pomagają? [2026] 11 Grzyby lecznicze Lion’s Mane, Reishi i Cordyceps – wsparcie mózgu, odporności, snu i energii](https://zdrowotka.pl/wp-content/uploads/2026/02/Grzyby-lecznicze-–-Lions-Mane-Reishi-Cordyceps-na-co-pomagaja-2026-300x300.png)
![Olej z czarnuszki – na co pomaga, dawkowanie [2026] 12 Olej z czarnuszki i nasiona czarnuszki siewnej – naturalne źródło tymochinonu, wsparcie odporności i zdrowia jelit](https://zdrowotka.pl/wp-content/uploads/2026/02/eec85181-20c5-4303-ab01-2679c820a894-300x200.png)